
Tu contraseña vale oro: phishing busca robar tus accesos
enero 19, 2026
“Blue Monday”: la migraña triplica el riesgo de depresión
enero 19, 2026La neurobiología de la tristeza alcohólica: la respuesta científica
El consumo de alcohol es una actividad bifásica que, si bien a menudo comienza con euforia y desinhibición, frecuentemente culmina en estados de profunda tristeza, llanto y depresión. Este fenómeno no es una simple coincidencia emocional, sino el resultado de alteraciones drásticas y específicas en la arquitectura química y funcional del cerebro.
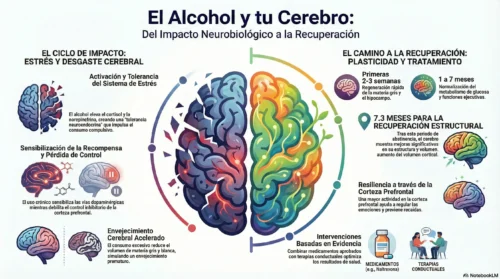
La neurociencia moderna ha identificado que la transición del uso social al Trastorno por Consumo de Alcohol (AUD)implica una reorganización fundamental de los circuitos de recompensa y estrés, creando un estado patológico conocido como “el lado oscuro de la adicción”.
A continuación, detallamos la neurobiología detrás de por qué el alcohol precipita el llanto y la depresión, y cómo la industria farmacéutica y las asociaciones científicas líderes están abordando estos mecanismos.
El efecto bifásico y el desequilibrio GABA-Glutamato
Para entender la tristeza inducida por el alcohol, primero se debe comprender cómo esta sustancia secuestra el equilibrio inhibitorio-excitatorio del cerebro. El etanol actúa como un depresor del sistema nervioso central. Inicialmente, facilita la actividad del ácido gamma-aminobutírico (GABA), el principal neurotransmisor inhibidor, uniéndose a sitios alostéricos en los receptores GABA-A. Esto produce sedación, relajación y alivio de la ansiedad, percibido subjetivamente como una reducción del estrés.
Sin embargo, el cerebro posee mecanismos homeostáticos que intentan contrarrestar esta sedación excesiva. Con el consumo continuo o crónico, el cerebro regula a la baja los receptores GABA (haciéndolos menos sensibles) y regula al alza los receptores N-metil-D-aspartato (NMDA) del glutamato, el principal neurotransmisor excitador.
Cuando el alcohol se metaboliza y sus efectos desaparecen, el cerebro queda en un estado de hiperexcitabilidad: hay muy poco “freno” (GABA) y demasiado “acelerador” (glutamato). Este estado, conocido como sobrecarga alostática, se manifiesta clínicamente como ansiedad extrema, irritabilidad, insomnio y una disforia profunda que puede precipitar episodios de llanto y desesperación.
El agotamiento de la dopamina y la anhedonia
El sistema mesolímbico, que conecta el área tegmental ventral (VTA) con el núcleo accumbens (NAc), es fundamental para la sensación de recompensa y motivación. El alcohol aumenta inicialmente la liberación de dopamina en el NAc, reforzando la conducta de beber mediante el refuerzo positivo (placer). No obstante, el consumo crónico compromete severamente este sistema.
Con el tiempo, se produce una disminución en los niveles basales de dopamina y una reducción en la disponibilidad de receptores de dopamina D2 en el estriado. Esto conduce a un estado hipodopaminérgico, caracterizado por la anhedonia(incapacidad de sentir placer). La persona ya no bebe para sentir euforia, sino para intentar restaurar temporalmente los niveles de dopamina y escapar del estado de “déficit de recompensa”. Esta transición marca el paso del refuerzo positivo al refuerzo negativo.
El sistema de antirrecompensa y la hipercatifeia
Quizás el hallazgo neurobiológico más relevante para explicar la depresión alcohólica es el reclutamiento de los sistemas de estrés cerebral, específicamente en la amígdala extendida. A este proceso se le denomina “el lado oscuro de la adicción”. A medida que se desarrolla la dependencia, el cerebro activa el sistema de factor liberador de corticotropina (CRF) y el sistema de dinorfina-opioide kappa.
- CRF (Factor Liberador de Corticotropina):Durante la abstinencia o cuando bajan los niveles de alcohol en sangre, se produce una liberación masiva de CRF en la amígdala central, generando ansiedad severa.
- Dinorfina:La activación excesiva del sistema de dopamina provoca una respuesta homeostática mediante la liberación de dinorfina. A diferencia de las endorfinas que causan placer, la dinorfina produce efectos aversivos y disfóricos para “frenar” el sistema de recompensa.
La combinación de la hiperactividad del CRF y la dinorfina resulta en un estado emocional denominado hipercatifeia. Se define como una hipersensibilidad al distrés emocional y al dolor psicológico. En este estado, estímulos negativos menores pueden provocar reacciones de tristeza desproporcionadas.
Desconexión corticolímbica: Un cerebro sin frenos emocionales
La regulación de la tristeza depende de la comunicación entre la corteza prefrontal (control ejecutivo) y la amígdala (respuesta emocional). El alcohol daña estructural y funcionalmente estas conexiones. Los estudios de neuroimagen muestran que el alcohol interrumpe la conectividad entre la corteza orbitofrontal (OFC) y la amígdala.
Esto tiene dos consecuencias devastadoras:
- Hiperreactividad emocional:Sin el control inhibitorio de la corteza, la amígdala reacciona exageradamente ante el estrés o la tristeza.
- Sesgo de interpretación negativa:Los pacientes tienden a malinterpretar señales sociales neutras como hostiles, aumentando su aislamiento y depresión.
El papel del eje HPA y el cortisol
El consumo de alcohol activa el eje hipotalámico-hipofisario-adrenal (HPA), elevando los niveles de cortisol. Los ciclos repetidos de intoxicación y abstinencia crean una carga alostática que desregula dicho eje. Durante la abstinencia, los niveles de cortisol pueden mantenerse elevados, contribuyendo a la sensación de tensión y ansiedad (conocido como “pseudo-Cushing inducido por alcohol”). Paradójicamente, ante nuevos estresores, la respuesta del cortisol puede estar embotada, impidiendo manejar el estrés adecuadamente.
Diferencias sexuales en la neurobiología de la tristeza
La neurociencia indica que existe dimorfismo sexual en este proceso:
- Mujeres:Muestran mayor activación en regiones límbicas (amígdala e hipocampo) ante estímulos negativos, sugiriendo una “sensibilización” de los circuitos emocionales. Son más propensas a beber para regular el afecto negativo (refuerzo negativo) y presentan mayor comorbilidad con ansiedad.
- Hombres:A menudo muestran una respuesta cerebral “embotada” o apatía ante estímulos emocionales, lo que contribuye a la depresión por desconexión emocional.
Neuroinflamación y daño estructural
El consumo excesivo activa la microglía y los astrocitos, provocando neuroinflamación crónica relacionada con comportamientos depresivos. Además, el daño estructural y la reducción de la neurogénesis en el hipocampo impiden el procesamiento saludable de las emociones, dejando al individuo atrapado en estados de ánimo negativos sin la capacidad cognitiva para reevaluarlos.
Perspectivas terapéuticas: Asociaciones y farmacéuticas frente a la ciencia
La comprensión de estos mecanismos (GABA, glutamato, opioides) ha permitido que grandes instituciones y farmacéuticas desarrollen tratamientos que atacan directamente la raíz biológica de la tristeza alcohólica. Ya no se trata solo de “fuerza de voluntad”, sino de modulación química.
Asociaciones científicas de referencia
NIAAA (National Institute on Alcohol Abuse and Alcoholism – EE. UU.)
- Enfoque:El NIAAA lidera la investigación mundial definiendo el AUD como un trastorno cerebral médico. A través de su portal Rethinking Drinking, ofrecen herramientas basadas en evidencia que desmitifican la recaída, explicándola como una respuesta biológica a los estímulos de estrés (hipercatifeia) y no como un fallo moral. Promueven el uso de medicamentos aprobados para estabilizar la química cerebral.
ASAM (American Society of Addiction Medicine)
- Enfoque:Esta asociación médica define la adicción como una enfermedad crónica del cerebro que afecta los circuitos de recompensa, motivación y memoria. Sus guías clínicas recomiendan el tratamiento multimodal: farmacoterapia para estabilizar la neurobiología descrita anteriormente, combinada con terapias psicosociales.
Farmacéuticas y soluciones neurobiológicas
Las grandes compañías farmacéuticas han desarrollado fármacos que actúan específicamente sobre los puntos críticos de la adicción:
Alkermes (Desarrolladores de Vivitrol/Naltrexona de liberación prolongada)
- Mecanismo:Se enfocan en el bloqueo de los receptores opioides. Su enfoque científico aborda el sistema de antirrecompensa. Al bloquear los receptores opioides, la naltrexona reduce la liberación de dopamina inducida por el alcohol, rompiendo el ciclo de euforia, y ayuda a mitigar el craving(deseo imperioso de beber) generado por la disforia.
- Consejo Científico:Alkermes enfatiza en sus programas educativos que el tratamiento debe mantenerse el tiempo suficiente para permitir que los circuitos de recompensa del cerebro se “reinicien” y sanen estructuralmente.
Lundbeck (Especialistas en enfermedades del SNC y desarrolladores de Nalmefeno/Selincro)
- Mecanismo:Esta farmacéutica danesa ha sido pionera en el concepto de “reducción del consumo” en lugar de solo la abstinencia total inmediata para ciertos pacientes. El nalmefeno actúa como un modulador del sistema opioide, ayudando a controlar la ingesta impulsiva.
- Consejo Científico:Lundbeck promueve la salud cerebral integral, sugiriendo que al reducir la cantidad de alcohol se disminuye la neuroinflamación y se permite la recuperación paulatina de la corteza prefrontal, devolviendo al paciente el control ejecutivo sobre sus emociones.
Merck KGaA / Teva (Productores de Acamprosato/Campral)
- Mecanismo:Este fármaco está diseñado específicamente para tratar el desequilibrio GABA-Glutamato. El acamprosato ayuda a restaurar el equilibrio entre la excitación y la inhibición neuronal.
- Consejo Científico:El tratamiento con acamprosato se enfoca en aliviar la disforia y la ansiedad de la abstinencia (la “tristeza química”), actuando como un estabilizador que previene la sobrecarga alostática.
Llorar o deprimirse al beber es la manifestación conductual de un cerebro que ha perdido su equilibrio homeostático. Es el resultado de un sistema de recompensa agotado, una hipercatifeia inducida por estrés y una desconexión corticolímbica.
Sin embargo, como señalan instituciones como el NIAAA y compañías como Alkermes o Lundbeck, este daño es tratable. La ciencia actual ofrece herramientas farmacológicas que, al actuar sobre el glutamato, los opioides y la dopamina, pueden “apuntalar” la bioquímica cerebral, permitiendo que el individuo salga del ciclo de tristeza química y recupere su estabilidad emocional.


